- 基础(免费)
- 头部(免费)
- 神经系统
- 颈部
- 胸部
- 背部
- 上肢
- 下肢
- 腹部
- 盆部
- 3D数字解剖
-
3D动画/视频
- 运动解剖3D动画
-
解剖学3D动画
- 锥体束的皮质核束
- 锥体束的皮质脊髓束
- 头面部的痛温觉和触压
- 躯干和四肢意识性本体
- 听觉传导通路
- 教学解剖姿势
- 甲状腺Thyroid gland
- 味觉接收机制
- 心脏的电传导系统
- 肝展示动画
- 眼的屈光系统
- 男性舌头展示
- 颅的内侧面和底面观
- 骨结构Structure of b
- 肌muscle
- 运动系统
- 消化系统
- 生殖系统
- 神经系统
- 内分泌系统
- 泌尿系统
- 心血管系统
- 呼吸系统
- 视觉传导通路
- 男性生殖系统
- 女性生殖系统
- 肝胆liver and gallbl
- 眼睛--eye
- 细胞、组织、器官
- 耳鼻咽喉otorhinolary
- 内分泌系统endocrine
- 免疫系统immune syste
- 神经系统nervous syst
- 心血管系统cardiovasc
- 消化系统digestive sy
- 泌尿系统urinary syst
- 呼吸系统respiratory
- 骨骼肌肉系统Musculos
- 骨骼系统Skeletal Sys
- 中医穴位3D动画
-
尸体解剖视频
- 检查胸膜腔
- 胸壁的解剖(内面+外
- 解剖颈部浅层结构和颈
- 腹部分区和表面解剖
- 脊柱分区和表面解剖
- 背部浅层和肩胛区
- 椎管及其结构的解剖
- 上肢分区和表面解剖
- 臂前区、肘前区及前臂
- 臂后区、肘后区、前臂
- 臂后区、前臂区与手背
- 股前内侧区
- 腘窝、小腿后区
- 臀区、股后区的解剖
- 下肢浅层结构的解剖
- 解剖舌骨下区
- 颈外侧区
- 颈根部
- 背肌与颈后区肌的解剖
- 颈部浅层结构的解剖
- 颈前区、胸锁乳突肌区
- 头部分区和表面解剖
- 视器的解剖
- 颈外侧区、颈根部的解
- 解剖腮腺区
- 颞窝和咬肌区
- 手掌
- 足底的解剖
- 解剖中纵隔
- 喉Larynx
- 口腔Oral Cavity
- 咽Pharynx
- 心包囊和心脏
- 胸膜、胸膜腔、肺的解
- 腿和脚Leg and Foot
- 躯干的皮肤和皮下组织
- 面部浅层和腮腺咬肌区
- 臂前区、肘窝与前臂前
- 皮肤静脉和腋窝
- 额顶枕区和颞区的解剖
- 颅腔的解剖
- 额顶枕区浅层结构
- 小腿前区、外侧区和足
- 三角肌区及肩胛区
- 股前区、股内侧区
- 后纵隔Posterior Medi
- 后腹壁Posterior Abdo
- 盆部与会阴分区和表面
- 腹膜与腹膜腔
- 听小骨的解剖
- 腹前外侧壁(腹股沟区
- 翼腭窝及其通连
- 小肠Small intestine
- 腹后壁Posterior abdo
- 胆囊解剖gallbladder
- 解剖胸壁、开胸及观察
- 脑膜Meninges
- 胸前区和腋前壁
- 自由上肢浅层结构
- 咽部切开术
- 心脏解剖学
- 小肠和结肠的静脉回流
- 小肠的血液供应
- 下颌下三角区的解剖结
- 腹膜后隙
- 脾脏解剖学
- 女性骨盆解剖
- 颞下区和下颌下区的深
- 脑室Ventricles of th
- 男性盆部解剖结构
- 空肠和回肠的区别
- 颈后区解剖学
- 颈丛解剖学
- 颈部解剖学
- 结肠上区解剖
- 结肠下区
- 结肠的血液供应
- 肝脏解剖学
- 肝脏膈面
- 胆汁和胰液向十二指肠
- 胆囊、肝门、腹腔导管
- 浆膜腔探查法
- 脏器解剖法
- 内脏的神经支配 - 腹
- 血管神经解剖法
- 肌解剖法
- 切断深筋膜
- 皮下组织解剖法
- 皮肤剥离法
生殖系统的发育
作者: 医知苑
最后更新时间: 2023-10-23
作者: 医知苑
最后更新时间: 2023-10-23
生殖系统是由内、外生殖器官共同组成的系统,其功能是实现有性生殖。
这些生殖器官的发育始于胚胎早期阶段,并且在整个发育过程中与泌尿系统的发育存在密切联系。。
本节课程中将探讨男性和女性生殖器官的起源,包括性腺、内生殖器和外生殖器的形成过程。
性腺发育
无差异阶段
在性腺发育的初始阶段,无法区分男女性腺,因此被称为无差异阶段。
性腺最初表现为生殖嵴 —— 由中胚层中间带和表层上皮衍生的一对纵行隆起,初始不含生殖细胞。
第四周时,生殖细胞开始从卵黄囊内胚层沿后肠背系膜迁移,第六周到达生殖嵴
同时,生殖嵴上皮增殖并侵入中胚层形成原始性索,与生殖细胞共同构成无差异性腺(未来分化为睾丸或卵巢)
睾丸
男性胚胎中存在 XY 性染色体。Y染色体含有 SRY基因,它刺激原始性索发育形成睾丸(髓质)索。白膜是纤维结缔组织层,形成在脊髓周围。
睾丸索的一部分断裂,形成未来的睾丸网。其余的绳索包含两种类型的细胞:
- 生殖细胞
- 支持细胞 (源自腺体表面上皮)。
在青春期,这些索状体获得管腔并成为 生精小管——精子在其中形成的部位。
位于睾丸索之间的是 间质细胞 (源自中间中胚层)。在第八周,它们开始产生睾酮——这推动了内生殖器和外生殖器的分化。
卵巢
女性胚胎中存在 XX 性染色体。由于没有Y染色体,因此没有影响发育的SRY基因。没有它,原始性索就会退化并且不会形成睾丸索。
相反,性腺上皮继续增殖,产生皮质索。在第三个月,这些索分裂成簇,用一层上皮滤泡细胞包围每个卵原细胞(生殖细胞),形成原始卵泡。
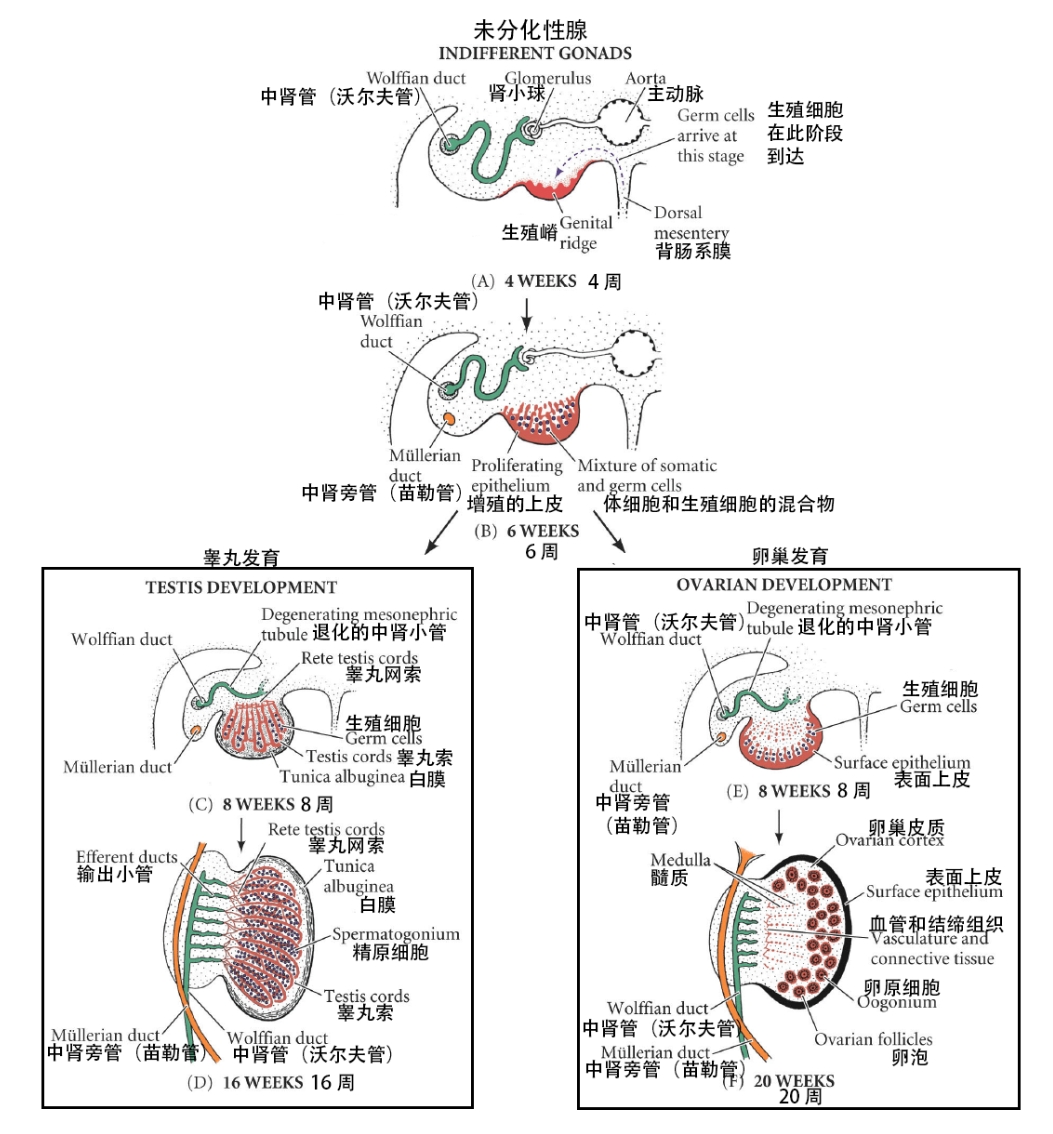
图 1 – 雄性和雌性性腺从中性性腺发育而来。
内生殖器
未分化阶段
在泌尿生殖发育的最初几周,所有胚胎都有两对导管,均终止于泄殖腔。这些是:
- 中肾管(沃尔夫管)
- 副中肾管(缪勒管)
男性
在睾酮(由间质细胞产生)存在的情况下,中肾管发育形成初级男性生殖管。它们产生传出小管、附睾、输精管和精囊。
与此同时,副中肾管在睾丸支持细胞产生的抗苗勒氏管激素的存在下会退化。它的发育残余是睾丸附件;位于每个睾丸上极的一小部分组织,没有生理功能。
女性
女性体内没有间质细胞来产生睾酮。如果缺乏这种激素,中肾管 就会退化,只留下残余物——加特纳管。
同样,缺乏抗苗勒氏管激素也可以促进副中肾管的发育。最初,这些管道可以被描述为具有三个部分:
- 头侧——变成输卵管
- 水平部-成为输卵管
- 尾侧– 融合形成子宫、子宫颈和阴道上 1/3。
阴道下 2/3 由窦阴道球 (源自泌尿生殖窦的骨盆部分)形成。
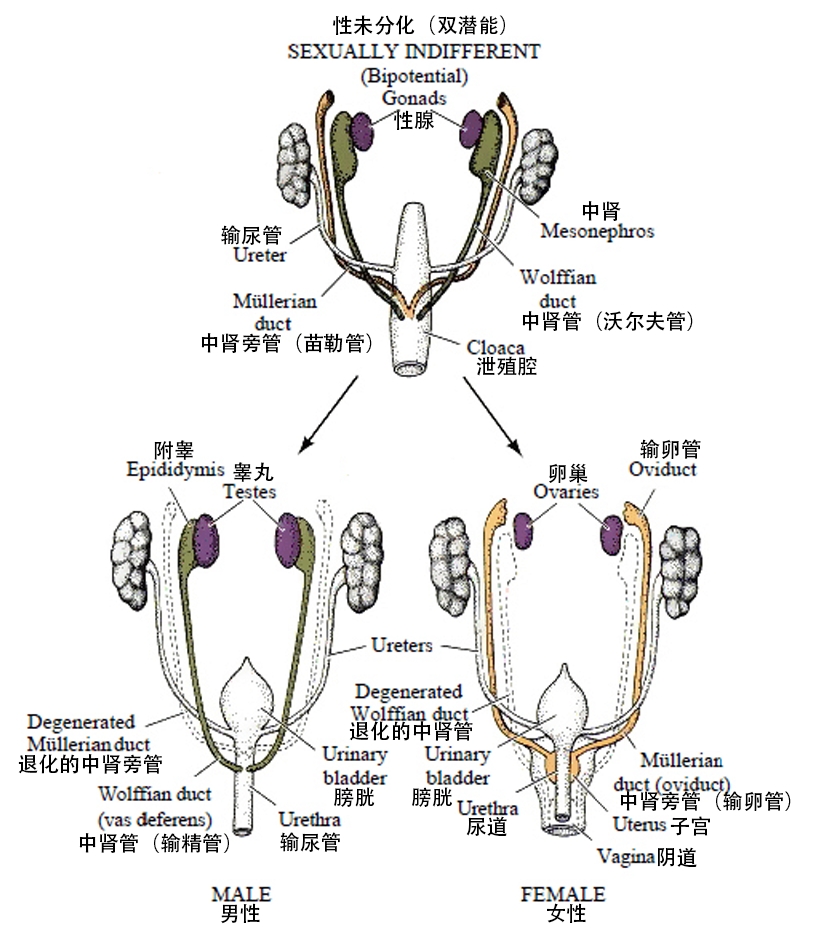
图 2 – 男性和女性内生殖器的发育。
临床相关性:双角子宫
双角子宫是一种比较常见的结构缺陷。当副中肾管不完全融合时就会发生这种情况。
这会产生两个不同的子宫角,两者都通向一个阴道。由于它没有症状,因此通常只能在怀孕期间通过超声波扫描才能发现这种情况。
这种畸形在怀孕期间被认为是高风险的,因为存在流产和早产的相关风险。
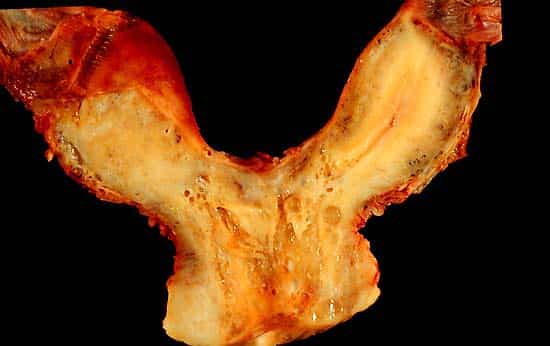
图 3 – 双角子宫,由副中肾管未能完全融合而形成。
外生殖器
未分化阶段
外生殖器的发育从第三周开始。来自原条的间充质细胞迁移至泄殖腔膜,形成一对泄殖腔皱襞。
在颅骨上,这些褶皱融合形成生殖结节。在尾部,它们分为尿道皱襞(前部)和肛门皱襞(后部)。
尿道皱襞 两侧出现生殖器肿胀。
男性
中性生殖器发育成男性生殖器是由睾丸中的雄激素(即二氢睾酮(DHT))驱动的。
生殖器结节迅速伸长,成为阴茎。尿道皱襞被拉动形成尿道沟——沿着阴茎的尾部延伸。到第四个月时,褶皱闭合,形成阴茎尿道。
生殖器肿胀变成阴囊肿胀,向尾部移动最终形成阴囊。
临床相关性:尿道下裂
阴茎下侧尿道有一个或多个异常开口的病症。这是发育过程中尿道皱襞不完全闭合的结果。通常进行手术来纠正缺陷。
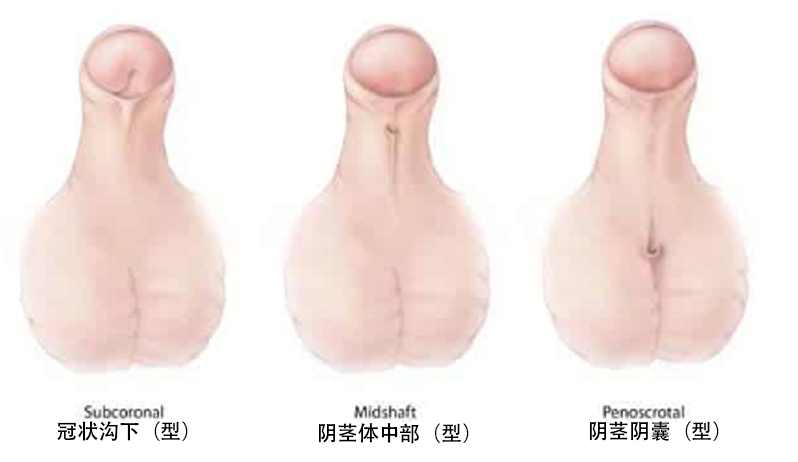
图 4 – 不同类型的尿道下裂。
女性
女性胚胎中的雌激素负责外生殖器的发育。生殖器结节仅稍微伸长形成阴蒂。
尿道皱襞和生殖器肿胀不融合,而是分别形成小阴唇和大阴唇。
因此,泌尿生殖沟保持开放,形成尿道和阴道通向的前庭。
